
Ревматоидный артрит (РА) ― системное хроническое заболевание, которое развивается вследствие аутоиммунных процессов в организме и сопровождается поражением суставов. Патология чаще встречается у женщин. Системный характер болезни связан с вовлечением в воспалительный процесс внутренних органов: сердца, сосудов, легких, печени, глаз, кожных покровов. Тем не менее, поражение опорно-двигательного аппарата является основным синдромом. В Клинике Позвоночника доктора Разумовского проводится ранняя диагностика и лечение ревматоидного артрита в отсутствии обострения по современным стандартам. Своевременная адекватная терапия предупреждает развитие инвалидности.
Симптомы ревматоидного артрита
Заболевание начинается постепенно с неспецифических клинических признаков. Зачастую это приводит к позднему обращению к врачу на стадии прогрессирования РА и органических изменений в суставах. Важно знать первые симптомы болезни, чтобы своевременно обследоваться и пройти курс терапии.
Начало лечения в продромальный период наиболее эффективно и может предупредить развитие патологических изменений в сочленениях. Это фаза развития РА, при которой еще нет разрушения хряща и околосуставных мягких тканей. Она длится от 4 недель до 2-3 месяцев, иногда затягивается до полугода.
Симптомы продромального периода:
- постоянное повышение температуры до 37,5 градусов (субфебрилитет);
- быстрая утомляемость, слабость;
- периодическая боль в мышцах и сочленениях, низкой интенсивности, без четкой локализации, проходит самостоятельно;
- ухудшение аппетита, потеря массы тела;
- потливость, особенно в ночное время;
- незначительная утренняя скованность в кистях, которая проходит в течение 15-30 минут;
- в общем анализе крови может наблюдаться повышение СОЭ и анемия легкой степени.
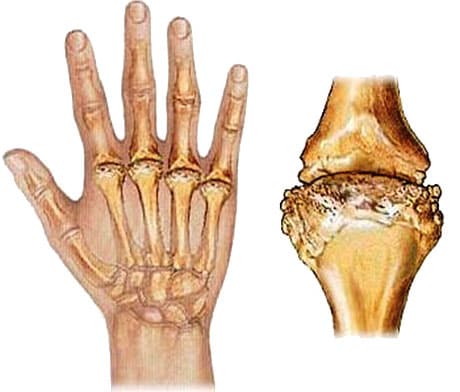
При прогрессировании болезни клинические признаки нарастают, а при обследовании выявляют специфические изменения. Для РА характерно симметричное поражение мелких суставов кистей и/или стоп на ранних стадиях. Затем в патологический процесс вовлекаются крупные суставы, в полости сочленений скапливается воспалительный экссудат.
Специфические признаки РА:
- Симметричный процесс.
- В начале заболевания поражаются мелкие суставы кистей и стоп.
- Утренняя скованность. Невозможность сжать руку в кулак. Проходит по мере физической активности.
- Воспалительные изменения пораженных сочленений: покраснение кожи, болезненность при пальпации и движении, повышение местной температуры.
- Скопление воспалительного экссудата в суставной полости, в жидкости обнаруживают ревматоидный фактор (РФ).
- Атрофия мышечно-связочного аппарата с последующим развитием вывихов и подвывихов.
- Характерные изменения крови и при инструментальном обследовании суставов.
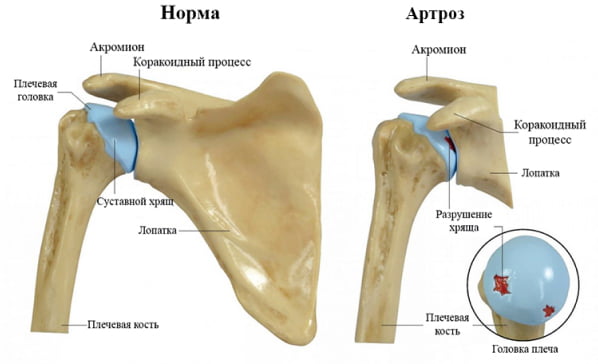
При несвоевременном лечении в процесс вовлекаются больше суставов, страдают коленные, локтевые, голеностопные сочленения. Утренняя скованность проходит медленно и может беспокоить в течение всего дня. Болевой синдром возникает при физической активности, усиливается к вечеру. Дискомфорт может сохраняться ночью, что приводит к бессоннице и ухудшению самочувствия. В запущенных стадиях РА появляются изменения со стороны внутренних органов. Это ухудшает прогноз болезни и вызывает риск развития осложнений.
Частые системные проявления РА:
- ревматоидные узелки ― мелкие плотные образования, болезненные при ощупывании, которые формируются вокруг пораженного сустава и уменьшаются в размерах в фазу ремиссии заболевания;
- синдром Шегрена ― сопровождается поражением слюнных и слезных желез, характеризуется сухостью во рту, снижением выработки слезы, дискомфортом в глазах;
- нарушения со стороны легких ― вызывает сухой надсадный кашель, одышку при физической нагрузке и в покое, симптомы дыхательной недостаточности;
- патология сердечно-сосудистой системы ― приводит к атеросклерозу сосудов, что вызывает ишемическую болезни сердца и повышение артериального давления.
Активное течение РА часто сопровождается остеопорозом ― снижением плотности костей, прилегающих к зоне хрящевой ткани. В связи с этим увеличивается риск спонтанных переломов. Заболевание постоянно прогрессирует на фоне отказа от лечения или неадекватного курса терапии. Это приводит к разрушению сочленений, потере трудоспособности и качества жизни.
Факторы риска
РА относится к аутоиммунной патологии, при которой иммунитет воспринимает собственные ткани как чужеродные, атакует и отторгает их. В первую очередь, страдают хрящевая, костная и мягкие ткани вокруг сочленения. Кроме этого, могут поражаться другие органы и ткани.
Причины заболевания до сих пор не известны. К «поломке» иммунитета приводят факторы риска, чаще в совокупности. Заболевание обычно возникает при воздействии 2-3 неблагоприятных агентов. Чем больше факторов риска, тем выше вероятность развития РА и тяжелее течение патологии.
Факторы риска:
- Генетическая предрасположенность. Заболеванием страдают близкие родственники больного.
- Вирусные инфекции. Герпесвирусы, ретровирусы, вирусы кори, паротита, краснухи могут приводить к сбою в работе иммунной системы.
- Хронические очаги инфекции. Длительно нелеченные инфекции ротоглотки, желчного пузыря, кожи способствуют аутоиммунным процессам в организме. Обычно РА потенцирует хронический тонзиллит в связи с мутацией бактерий, поражающих миндалины, и их устойчивостью к проводимой антибактериальной терапии.
- Гормональный дисбаланс во время беременности и климакса.
- Женский пол. По статистике женщины в 4 раза болеют чаще, чем мужчины.
- Возрастная категория. РА обычно дебютирует в возрасте от 40 до 60 лет, что связывают с началом естественного старения организма.
Причины и последствия ревматоидного артрита взаимосвязаны. Последние научные данные указывают на носительства генов HLA-DR4, HLA-DR1, HLA-DB1, которое приводит к тяжелому течению болезни. У таких больных РА быстрее прогрессирует, чаще дает осложнения, хуже поддается терапии. Тем не менее, при своевременной терапии можно остановить разрушающее действие аутоантител на ткани суставов.
Методы лечения ревматоидного артрита
Перед началом терапии необходимо подтвердить диагноз при помощи лабораторных и инструментальных методов обследования. РА имеет характерные диагностические признаки, которые позволяют врачу убедиться в характере патологии и дифференцировать артрит от поражений другой природы.
В общем анализе крови обнаруживают увеличение СОЭ, анемию, лейкопению, иногда тромбоцитопению. Биохимия крови указывает на нарушение работы печени, выявляет дисбаланс в белковом и электролитном составе. Для диагностики важны маркеры воспаления, главными из которых являются С-реактивный белок и ревматоидный фактор. Иммунологические тесты дают абсолютное подтверждение РА, если в крови обнаруживают антитела к циклическому цитруллинированному пептиду.
На рентгенограмме выявляют эрозированное поражение хрящей, остеопороз близлежащей к хрящу костной ткани, сужение суставной щели. Ранняя диагностика возможна при назначении МРТ (магнитно-резонансной томографии), которая также показывает изменения в мягких тканях. При скоплении экссудата в полости сочленения проводят пункцию с удалением жидкости и гистологическим анализом. В ней обнаруживают ревматоидный фактор. Процедуру контролируют при помощи УЗИ.
Профилактическое лечение ревматоидного артрита в СПБ в Клинике Позвоночника доктора Разумовского вне острой стадии заболевания отвечает мировым стандартам. Врачи назначают терапию в зависимости от тяжести течения болезни, возраста, сопутствующей патологии. Методы лечения включают консервативный подход. В запущенных случаях, при разрушении суставных поверхностей, рекомендуют эндопротезирование.
Стандартная консервативная терапия:
- НПВС (нестероидные противовоспалительные препараты) ― устраняют боль, снимают воспалительный процесс, входят в обязательный курс лечения РА;
- глюкокортикоиды ― назначают при недостаточной эффективности НПВС, применяются в случае интенсивного болевого синдрома и экссудации в полости суставов;
- базисное лечение ― направлено на снижение активности иммунной системы против собственных тканей, включает цитостатики.
Современная базисная терапия предлагает иммунобиологические лекарственные средства, которые обладают высокой результативностью. Единственный минус ― высокая стоимость. Лечение РА длительное. Цитостатики назначают на 4-6 месяцев и дольше. НПВС и глюкокортикоиды обычно рекомендуют короткими курсами по 1-2 недели. Для поддержания ремиссии пациенты регулярно принимают профилактические препараты и находятся под наблюдением ревматолога.


 Личный кабинет
Личный кабинет









0